Maladie des carotides
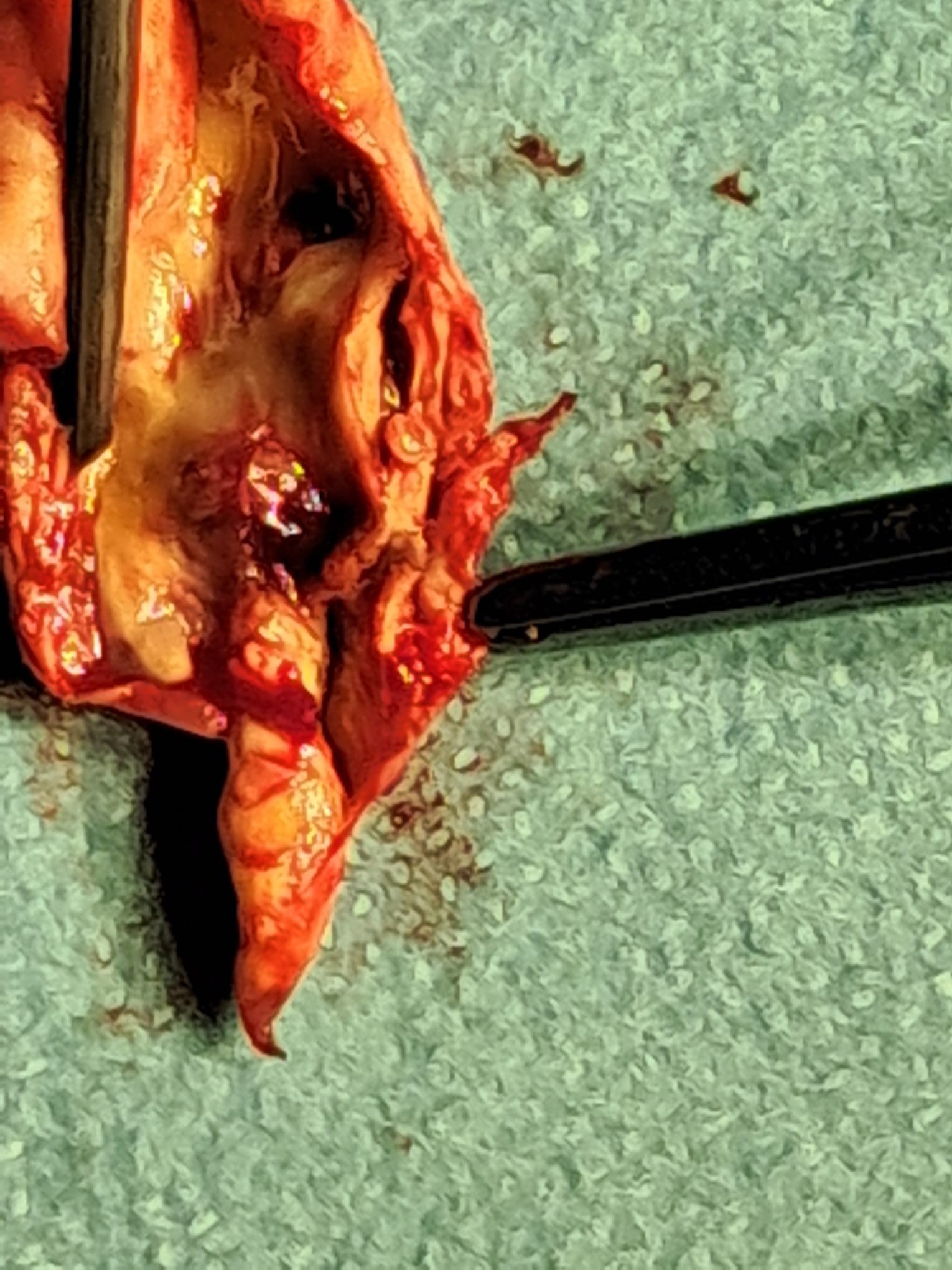
Sténose carotidienne : quels risques et quelles options de traitement ? La sténose carotidienne correspond à un rétrécissement d’une artère carotide, le plus souvent lié à l’athérosclérose. Son principal risque est neurologique : des fragments de plaque ou un caillot peuvent migrer vers le cerveau et provoquer un accident ischémique transitoire (AIT) ou un accident vasculaire cérébral (AVC). Pourquoi une sténose carotidienne peut-elle être dangereuse ? Les artères carotides apportent une grande partie du sang destiné au cerveau. Lorsqu’une plaque d’athérome se développe, elle peut réduire le calibre de l’artère mais surtout devenir une source d’embolies vers la circulation cérébrale, ce qui expose à un AIT, à un AVC constitué, parfois à des séquelles définitives, et plus rarement au décès. Le risque n’est pas identique chez tous les patients. Il dépend notamment du caractère symptomatique ou non de la sténose, du degré de rétrécissement, de la stabilité de la plaque et du profil cardiovasculaire global du patient.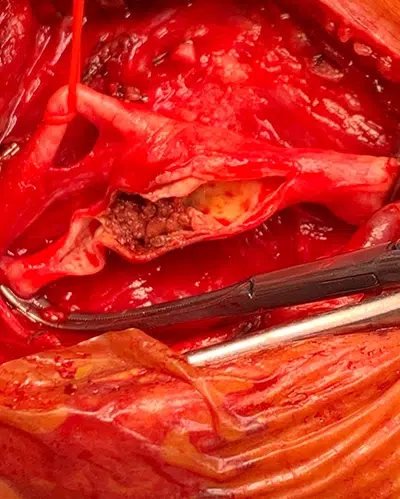

Quels symptômes doivent alerter ?
Quels symptômes doivent alerter ?
Quelles sont les options de traitement ?
Le traitement médical intensif est indispensable chez tous les patients, qu’une intervention soit décidée ou non. Il repose sur le contrôle strict de la pression artérielle, la prise d’un traitement antiagrégant plaquettaire selon l’indication retenue, une statine à forte intensité ou un traitement hypolipémiant approprié, l’arrêt du tabac, l’activité physique, l’équilibre du diabète et la correction des autres facteurs de risque cardiovasculaire.
Lorsque la sténose est symptomatique ou lorsqu’une sténose asymptomatique est jugée à haut risque dans un cadre spécialisé, une revascularisation peut être discutée. Les deux grandes techniques sont l’endartériectomie carotidienne, qui consiste à enlever chirurgicalement la plaque, et l’angioplastie avec pose de stent carotidien, qui vise à traiter le rétrécissement par voie endovasculaire.
Les recommandations européennes 2023 soulignent que la décision doit être individualisée selon les symptômes, l’anatomie, l’âge, le risque opératoire, les comorbidités et l’expertise de l’équipe. Elles rappellent aussi que les seuils historiques de risque à 30 jours restent de 3% pour les patients asymptomatiques et de 6% pour les patients symptomatiques, ce qui impose une sélection rigoureuse des indications.
Ce que montre l'étude CREST-2
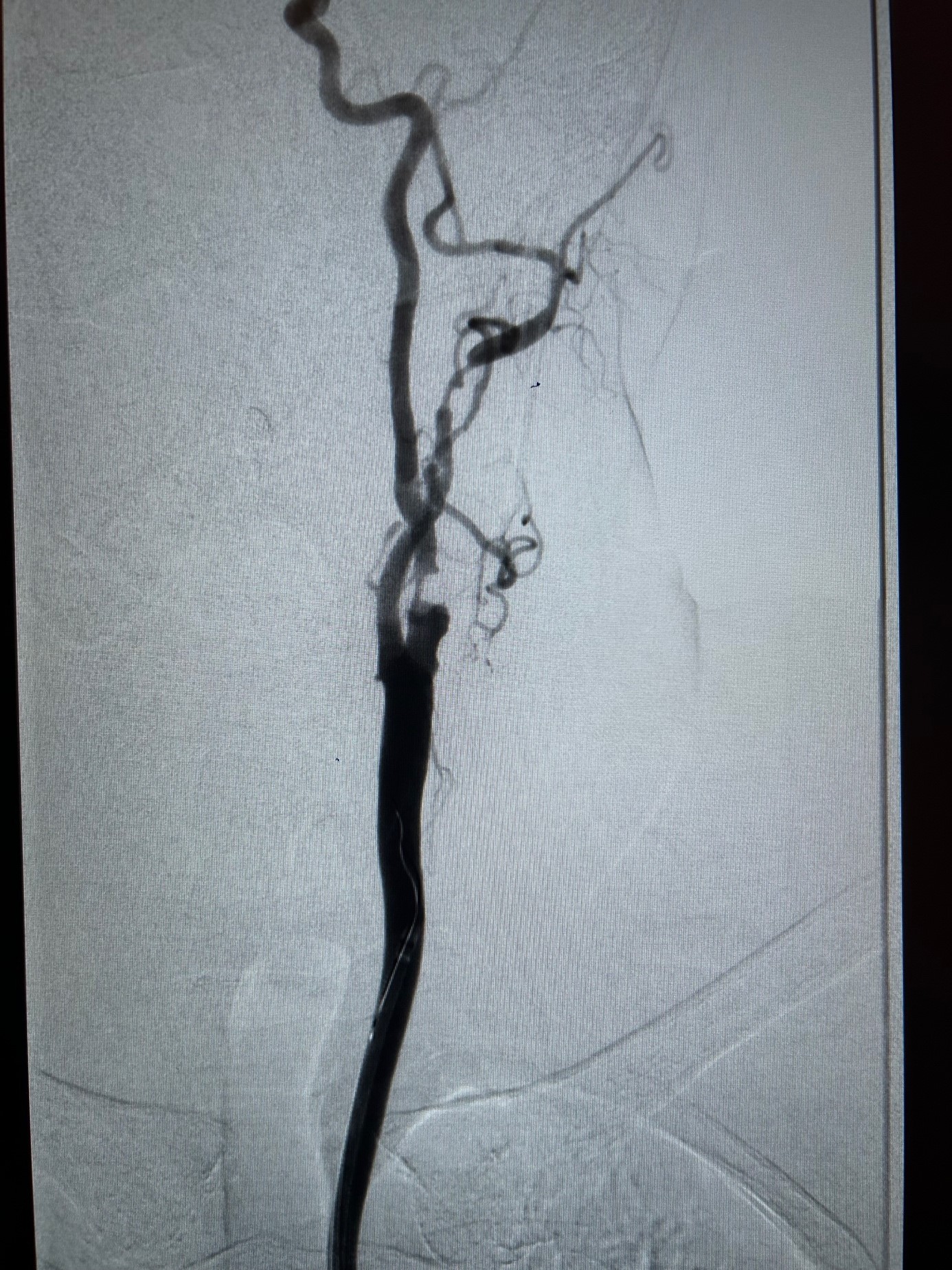
visualisation du flux sanguin et des zones rétrécies. Non invasif, il est l’examen de première intention à réaliser. Il permet de connaitre l’état de toutes les artères des membres inférieurs et de quantifier les degrés de sténose.
Angio-scanner ou IRM vasculaire
pour cartographier précisément les lésions avant chirurgie. L’angio Scanner des membres inférieurs, si la fonction rénale le permet (il faut injecter de l’iode pour réaliser un angio scanner) est l’examen de choix pour le chirurgien vasculaire;
Message important
Toute suspicion d’AIT ou d’AVC constitue une urgence médicale. En cas de faiblesse brutale d’un membre, déformation du visage, trouble de la parole ou baisse soudaine de la vision, il faut appeler immédiatement les secours en appelant le 15 ( ne pas vous rendre chez votre médecin ce qui peut engendrer une perte de temps).
Quelques sources :
November 21, 2025N Engl J Med 2026;394:219-231DOI: 10.1056/NEJMoa2508800VOL. 394 NO. 3Copyright © 2025
